Tin Tức Sức Khoẻ
Rung nhĩ: Cách nhận biết, chẩn đoán và điều trị
Rung nhĩ là một trong những bệnh lý tim mạch gây ra gánh nặng đáng kể cho cả bệnh nhân, bác sĩ và hệ thống y tế trên toàn cầu. Đây là một dạng rối loạn nhịp trên thất rất thường gặp trong thực hành lâm hàng, đặc trưng bởi tình trạng mất đồng bộ điện học và sự co bóp của tâm nhĩ. Khi mắc rung nhĩ, người bệnh phải luôn đối mặt với nguy cơ đột quỵ và thuyên tắc mạch hệ thống, cùng với gia tăng nguy cơ suy tim, tử vong, suy giảm chất lượng cuộc sống, suy giảm nhận thức. Bài này của Thạc sĩ, Bác sĩ Lý Quang Sang sẽ cung cấp cho bạn đọc một số những thông tin cơ bản về căn bệnh nguy hiểm này.
Tổng quan về bệnh lý rung nhĩ
Rung nhĩ là một dạng rối loạn nhịp nhĩ nhanh và không đều. Rối loạn nhịp nhanh này có nguồn gốc từ tâm nhĩ, lúc này tâm nhĩ có nhiều ổ phát nhịp loạn xạ thay vì bình thường chỉ có một ổ phát nhịp chính (nút xoang), điều này làm cho nó không còn co bóp một cách nhịp nhàng như bình thường nữa mà chỉ “rung” không theo một quy luật nào cả.1
Thông thường, lúc mới khởi phát, bệnh lý này thường không có triệu chứng hoặc chỉ có triệu chứng nhẹ, khiến người bệnh dễ bỏ sót không đi khám. Các triệu chứng có thể gặp như: cảm giác hồi hộp đánh trống ngực vì tim đập quá nhanh, mệt mỏi, yếu sức, giảm khả năng gắng sức, khó thở và ngất. Không thể chẩn đoán xác định rung nhĩ thông qua hỏi bệnh và thăm khám khám lâm sàng được, mà cần phải đo điện tâm đồ cho người bệnh và xác định hình ảnh đặc trưng của rung nhĩ trên điện tim.1 2
Khi người bệnh mắc phải rung nhĩ cũng là lúc họ phải đối mặt với nguy cơ đột quỵ bất cứ lúc nào, do khả năng tạo lập cục máu đông trong tâm nhĩ và di chuyển trôi lên não. Lúc này, bệnh nhân có thể cần phải dùng thuốc chống đông máu suốt đời để phòng ngừa. Bên cạnh đó, người bệnh có thể cần phải điều trị bằng thuốc hoặc thực hiện các thủ thuật/phẫu thuật nhằm làm giảm tình trạng tim đập quá nhanh do rung nhĩ gây ra hoặc nhằm cố gắng đưa rung nhĩ trở về nhịp cơ bản sinh lý bình thường (nhịp xoang) nếu có chỉ định.1 3
Để chat, gọi điện và đặt khám bác sĩ chuyên về Tim mạch, tải ngay ứng dụng YouMed.
Hiện nay, có tới hơn 43 triệu người mắc bệnh này trên toàn cầu, tỷ lệ này đặc biệt cao ở Châu Mỹ, Châu Úc; trung bình ở Châu Âu và Châu Á; Việt Nam chúng ta thuộc khu vực có tỷ lệ mắc thấp hơn. Tuy nhiên, với những gánh nặng bệnh lý tim mạch nền cũng như các bệnh lý chuyển hoá ngày càng tăng, tỷ lệ rung nhĩ ở Châu Á dự kiến sẽ tăng mạnh trong tương lai. Bệnh lý này gặp nhiều ở nam giới và người da trắng hơn so với nữ giới và người da đen. Tỷ lệ mắc rung nhĩ tăng theo tuổi, với khoảng gần 10% người trên 80 tuổi mắc rung nhĩ. Rung nhĩ có khuynh hướng xảy ra ở người đang có sẵn bệnh lý tim mạch trước đó.3
Rung nhĩ nguy hiểm như thế nào?
Thống kê cho thấy bệnh nhân mắc rung nhĩ có nguy cơ bị đột quỵ cao gấp 5 lần người bình thường. Đây là nguyên nhân trực tiếp gây ra khoảng 120,000 trường hợp nhồi máu não mỗi năm, và chiếm 25% tổng số trường hợp đột quỵ não. Hầu hết các ca đột quỵ liên quan đến rung nhĩ là đột quỵ thiếu máu não (do cục máu đông gây tắc nghẽn mạch máu não).3
Rung nhĩ có thể gây rối loạn chức năng thất trái/suy tim. Hai tình trạng này có thể tương hỗ, gây nên một vòng xoắn bệnh lý thúc đẩy và làm trầm trọng lẫn nhau. Suy tim có thể gặp ở 20 – 30% bệnh nhân rung nhĩ.3
Rung nhĩ làm tăng 2 – 3 lần nguy cơ nhập viện điều trị, là một trong các nguyên nhân nhập viện chính vì rối loạn nhịp.3
Hơn 60% bệnh nhân rung nhĩ suy giảm đáng kể chất lượng cuộc sống, điều này do các cơn hồi hộp trống ngực, mệt mỏi, khó thở, giảm khả năng gắng sức, phải đi khám bệnh nhiều lần, phụ thuộc vào điều trị thuốc suốt đời và những nguy cơ tác dụng phụ tiềm tàng do thuốc. Người bệnh thường có rối loạn lo âu, hoặc có những triệu chứng liên quan đến trầm cảm, 16-20% người bệnh rung nhĩ có trầm cảm.3
Rung nhĩ còn gây sa sút trí tuệ và suy giảm nhận thức, điều này liên quan đến những tổn thương tại não do cục máu đông gây ra, tình trạng giảm tưới máu não do tim đập nhanh.
Bệnh lý này gây tăng nguy cơ tử vong do mọi nguyên nhân gấp hai lần ở phụ nữ và tăng gấp 1,5 lần ở nam giới.3
Cơ chế của rung nhĩ
Bình thường hệ thống dẫn truyền điện trong tim được diễn ra một cách đều đặn và nhịp nhàng; nhằm đảm bảo hoạt động co bóp của tim diễn ra một cách hiệu quả. Trong đó, nút xoang là một trong những cấu trúc đặc biệt của hệ thống dẫn truyền điện trong tim nằm tại nhĩ phải. Cấu trúc này phát ra xung động điện nhanh nhất, nên là nút dẫn nhịp cho toàn tim.
Có thể xem trong hệ thống dẫn truyền điện trong tim lúc bình thường thì nút xoang có vai trò như là một thuyền trưởng, phát ra những xung động điện có tính chu kỳ, nhịp nhàng với tần số khoảng 60 – 100 lần/phút, nhịp tim bình thường được gọi là nhịp xoang.
Sau đó, những xung động điện này sẽ lan truyền đến cơ nhĩ, rối đến nút nhĩ thất (chốt chặn quan trọng dẫn truyền điện từ nhĩ xuống thất), đến bó His, đến các nhánh dẫn truyền bên trái và bên phải và hệ thống Purkinje, từ đây lan toả xung động đến toàn bộ hai tâm thất giúp cho các buồng tim co bóp theo chu kỳ.
Nếu các xung động điện này phát ra một cách nhịp nhàng, đều đặn, tim của chúng ta cũng sẽ co bóp nhịp nhàng và hiệu quả. Bất kỳ tình trạng nào ảnh hưởng đến hệ thống dẫn truyền trong tim gây ra rối loạn tính nhịp nhàng này, cũng sẽ ảnh hưởng đến hoạt động co bóp của tim.4
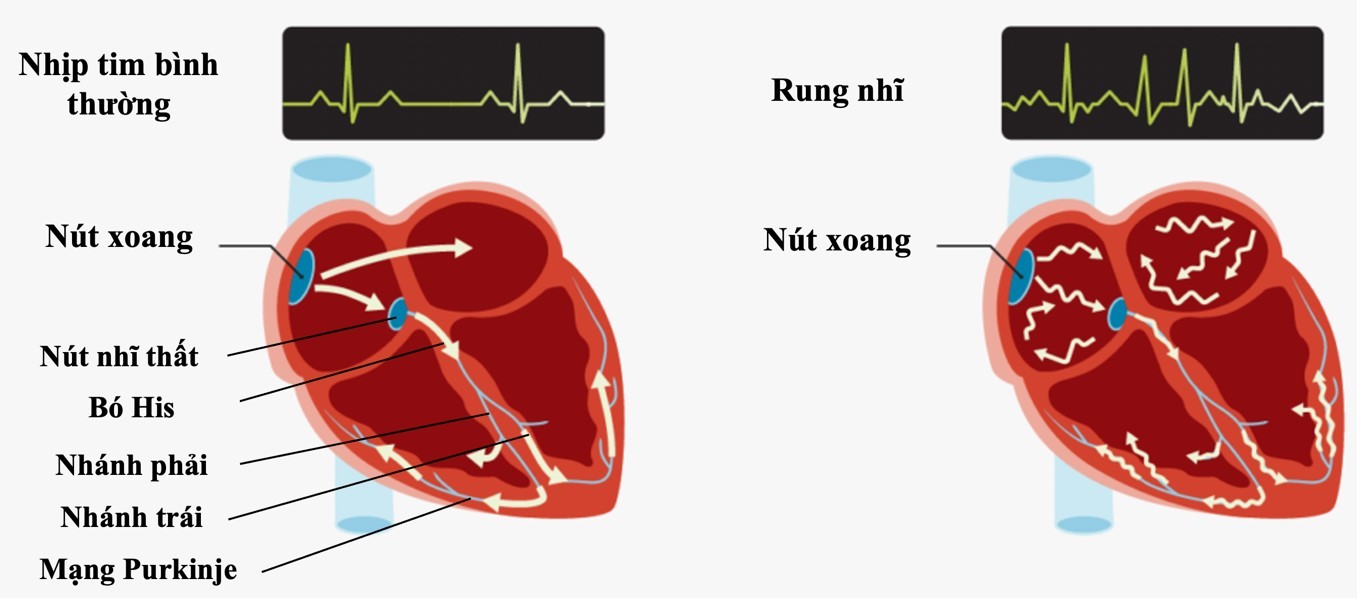
Rung nhĩ xảy ra khi nút xoang không nắm quyền chỉ huy trong hệ thống dẫn truyền tại tim nữa. Mà thay vào đó là có nhiều ổ tạo nhịp ngoại lai khác tại các tâm nhĩ, phát ra những xung động điện hỗn loạn trong cơ nhĩ và chiếm lấy quyền dẫn nhịp.
Ngoài ra, trong nhiều trường hợp, các ổ phát nhịp ngoại lai có thể nằm trong các cấu trúc tĩnh mạch vị trí liền kề với mô cơ nhĩ (thường là tĩnh mạch phổi đổ về nhĩ trái) là nguyên nhân khởi phát và duy trì rung nhĩ. Vì có nhiều ổ phát nhịp nên không tạo ra một xung động điện đồng nhất chung để dẫn truyền cho toàn tim; vì vậy, các xung động điện này dẫn truyền loạn xạ rồi tạo ra các vòng vào lại hỗn độn trong tâm nhĩ. Điều này làm cho tâm nhĩ không thể nào co bóp một cách nhịp nhàng, mà luôn trong tình trạng “rung” hay “đơ ra” không theo một quy luật nào cả, tâm nhĩ có thể rung lên với tần số trên 350 – 600 chu kì/ phút thay vì co bóp một cách nhịp nhàng. Có rất nhiều xung khử cực nhĩ được dẫn truyền ồ ạt xuống nút nhĩ thất rối lan truyền xuống thất, làm cho tần số thất thường nhanh, không cố định và không đều.2 3 4
Vì sao rung nhĩ làm tăng nguy cơ đột quỵ và tắc mạch ngoại biên?
Khi tâm nhĩ không còn co bóp đều đặn và nhịp nhanh, thay vào đó rung với tần số quá nhanh không theo một quy luật nào cả. Điều này làm hạn chế lưu chuyển của dòng máu và khiến cho máu bị luẩn quẩn trong nhĩ và dễ bị đông lại; từ đó tạo nguy cơ hình thành các cục máu đông, 90% trường hợp cục máu động hình thành trong tiểu nhĩ trái.
Tâm nhĩ càng giãn to thì nguy cơ hình thành huyết khối càng cao. Nguy cơ này cũng sẽ tăng khi người bệnh có các yếu tố nguy cơ làm cho máu dễ đông hơn bình thường như: lớn tuổi, suy tim, tăng huyết áp, đái tháo đường, có tiền sử đột quỵ hay thuyên tắc mạch trước đó, tiền sử bệnh động mạch ngoại biên hay nhồi máu cơ tim,…1 2 4
Cục máu đông có thể rời khỏi nhĩ trái xuống thất trái, rồi trôi theo dòng máu ra ngoài động mạch chủ. Từ đây, nếu nó trôi lên trên gây tắc động mạch não có thể gây ra đột quỵ; ngược lại, cục máu đông có thể trôi đến các động mạch ngoại biên khác và gây tắc mạch: tắc động mạch vành gây nhồi máu cơ tim, tắc động mạch thận, tắc động mạch mạc treo (hệ động mạch cấp máu cho ruột), tắc động mạch chi dưới,…1 2 4
Phân loại
Cơn rung nhĩ có thể đến và đi, hoặc có thể tồn tại trường diễn và dai dẳng. Dựa vào thời gian, rung nhĩ có thể chia thành 4 phân loại:3
- Rung nhĩ chẩn đoán lần đầu: Rung nhĩ chưa được chẩn đoán trước đó.
- Rung nhĩ cơn: xuất hiện nhưng sau đó tự ra cơn trở về nhịp xoang, hoặc ra cơn với sự can thiệp của bác sĩ trong vòng 7 ngày từ lúc khởi phát.
- Rung nhĩ bền bỉ: kéo dài liên tục > 7 ngày, kể cả các cơn chấm dứt bởi chuyển nhịp sau 7 ngày.
- Rung nhĩ dai dẳng: kéo dài > 12 tháng.
- Rung nhĩ mạn tính: Rung nhĩ mạn tính là khi bác sĩ và bệnh nhân cùng chấp nhận việc không thể chuyển nhịp và/hoặc duy trì nhịp xoang. Lúc này, người bệnh phải sống chung với tình trạng này vĩnh viễn, cùng với các chiến lược điều trị dự phòng kèm theo suốt đời.
Ngoài ra, rung nhĩ có thể phân loại thành rung nhĩ lâm sàng và dưới lâm sàng:3
- Rung nhĩ lâm sàng: Rung nhĩ được xác định trên điện tâm đồ bề mặt (máy điện tâm đồ thông thường). Người bệnh có thể hoặc không có triệu chứng lâm sàng.
- Rung nhĩ dưới lâm sàng: Bệnh nhân không có triệu chứng lâm sàng và không phát hiện thấy rung nhĩ trên ECG bề mặt; nhưng lại có bằng chứng những cơn nhịp nhanh nhĩ được phát hiện thông qua các thiết bị điện đặt trong tim như: máy tạo nhịp tim, máy phá rung.
Nguyên nhân của rung nhĩ
Các nguyên nhân phổ biến nhất là:1 2
- Tăng huyết áp;
- Bệnh động mạch vành;
- Bệnh cơ tim;
- Bệnh van hai lá hoặc van ba lá;
- Cường giáp;
- Uống rượu nhiều.
Các nguyên nhân ít phổ biến hơn bao gồm:1 2
- Nhồi máu phổi;
- Thông liên nhĩ và các bệnh lý tim bẩm sinh khác;
- Bệnh phổi mạn tính;
- Viêm cơ tim;
- Viêm màng ngoài tim.
Những ai có thể mắc rung nhĩ?
Tình trạng này phổ biến hơn ở những người từ 60 tuổi trở lên. Các vấn đề về tim mạch làm tăng nguy cơ mắc bệnh, như:5
- Bệnh tim do huyết áp cao.
- Các bệnh van tim.
- Bệnh cơ tim.
- Khiếm khuyết tim từ khi sinh ra (bệnh tim bẩm sinh).
- Suy tim.
- Đã từng phẫu thuật tim quá khứ.
Một số tình trạng y tế khác cũng làm tăng nguy cơ mắc rung nhĩ:5
- Bệnh phổi tắc nghẽn mãn tính.
- Tuyến giáp hoạt động quá mức.
- Chứng ngưng thở khi ngủ.
- Các loại thuốc bao gồm adenosine, digitalis và theophylline có thể làm tăng nguy cơ rung nhĩ.
Triệu chứng
Khi mới khởi phát rung nhĩ, người bệnh thường không có triệu chứng hoặc triệu chứng nhẹ, do đó người bệnh thường không đi khám, dẫn đến dễ bỏ sót. Khi bệnh tiến triển, triệu chứng sẽ rõ ràng hơn và xảy ra thường xuyên và kéo dài hơn. Các triệu chứng này có thể là:2 3 6
- Cảm giác mệt mỏi, uể oải, thiếu năng lượng: đây là triệu chứng điển hình ở người bệnh rung nhĩ. Nguyên nhân do chức năng tim suy giảm, máu co bóp đi nuôi cơ thể kém, tế bào không có đủ năng lượng hoạt động dẫn tới mệt mỏi, mất sức. Cảm giác mệt mỏi này có thể xuất hiện cả khi người bệnh nghỉ ngơi.
- Cảm giác tim đập không đều: Xung động điện đến tim bất thường khiến tim co bóp bất thường, vì thế mà nhịp tim thể hiện có thể nhanh hoặc chậm hơn bình thường. Khi bắt mạch thì thấy mạch đập không theo một quy luật nào cả.
- Cảm giác hồi hộp, đánh trống ngực: Tim đập nhanh, rộn ràng có thể nhận thấy dễ dàng, tình trạng này thường đến bất chợt và không thường xuyên.
- Giảm khả năng gắng sức: Hoạt động của tim suy giảm, dẫn đến khả năng gắng sức của người bệnh kém đi. Người bệnh thường xuyên cảm thấy mệt mỏi, mất sức khi hoạt động thể lực bình thường như: đi bộ, chạy bộ, bơi lội, đạp xe, thậm chí là làm việc bình thường.
- Đau ngực: đau ngực có thể do rung nhĩ với tình trạng tim đập nhanh gây thiếu máu cơ tim, hoặc đau ngực là triệu chứng của bệnh mạch vành đã có từ trước và là nguyên nhân gây ra rung nhĩ.
- Ngất: khi tim đập với tần số quá nhanh, dẫn đến tưới máu não không đủ; người bệnh có thể có triệu chứng choáng váng, chóng mặt, hoặc thậm chí là ngất.
Mức độ nặng của triệu chứng do rung nhĩ gây ra có thể được đánh giá thông qua thang điểm EHRA. Theo đó:3
- ERHA 1: Người bệnh không có triệu chứng.
- EHRA 2a: Người bệnh có triệu chứng nhẹ, hoạt động hằng ngày không bị ảnh hưởng bởi các triệu chứng của người bệnh.
- EHRA 2b: Người bệnh có triệu chứng trung bình, hoạt động hằng ngày không bị ảnh hưởng bởi các triệu chứng của người bệnh, nhưng làm người bệnh thấy khó khăn.
- EHRA 3: Người bệnh có triệu chứng nặng, hoạt động hằng ngày bị ảnh hưởng bởi các triệu chứng của người bệnh.
- EHRA 4: Người bệnh có triệu chứng rất nặng, dường như mất khả năng hoạt động và sinh hoạt, hoạt động hằng ngày bị gián đoạn do triệu chứng gây ra.
Chẩn đoán như thế nào?
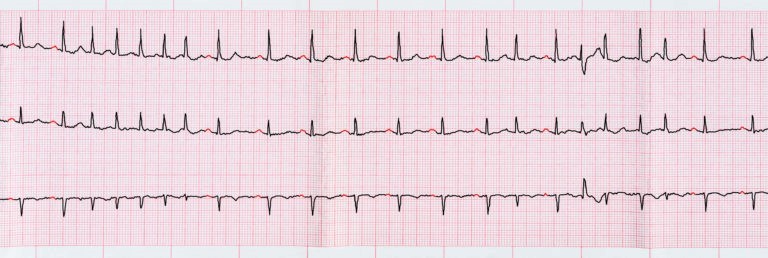
Chẩn đoán xác định rung nhĩ cần có điện tim 12 chuyển đạo ghi nhận rung nhĩ, hoặc một chuyển đạo điện tim xác nhận có rung nhĩ ≥ 30 giây.3
Hình ảnh điện tim của rung nhĩ đặc trưng bởi nhịp tim không đều, không còn thấy sóng P (là sóng điện khử cực tâm nhĩ trong điều kiện nhịp xoang bình thường), thay vào đó là các sóng f lăn tăn với tần số 250-600 lần/phút (sóng điện tạo bởi các ổ phát nhịp ngoại lai ở tâm nhĩ).2 6
Bên cạnh đó, bác sĩ sẽ chỉ định thêm một số xét nghiệm nhằm đánh giá nguyên nhân của rung nhĩ, các biến chứng trên tim do rung nhĩ gây ra, các bệnh tim mạch đi kèm cũng như các bệnh lý nền khác. Từ đó đưa ra chiến lược điều trị, theo dõi phù hợp. Các xét nghiệm này bao gồm:3
- Chức năng tuyến giáp.
- Chức năng thận, điện giải đồ, công thức máu.
- Siêu âm tim.
- Chụp CT-scan mạch vành, chụp mạch vành xâm lấn.
- CT hoặc MRI não ở người bệnh nghi ngờ đột quỵ.
Khi chẩn đoán rung nhĩ, người bệnh sẽ được đánh giá toàn diện để tối ưu hoá quản lý, các yếu tố cần đánh giá bao gồm: nguy cơ đột quỵ của người bệnh (bác sĩ sẽ chấm điểm nguy cơ đột quỵ bằng thang điểm CHA2DS2-VASc), mức độ nặng của triệu chứng do rung nhĩ gây ra, gánh nặng của rung nhĩ (thời gian kéo dài của rung nhĩ), và cơ chất của rung nhĩ (các bệnh mạn tính đi kèm, các yếu tố nguy cơ tim mạch, bệnh lý cơ tâm nhĩ,…).3
Điều trị rung nhĩ như thế nào?
Mô hình ABC đã được đưa ra bởi European Society of Cardiology – (ESC Hội Tim mạch Châu Âu) vào năm 2020 trong điều trị bệnh nhân rung nhĩ, nhằm đảm bảo quản lý toàn diện và giảm thiểu tối đa gánh nặng và các biến chứng do rung nhĩ gây ra. Theo đó, chiến lược quản lý bệnh nhân rung nhĩ hiện nay được tiến hành với 3 mục tiêu chính:3
- A (Anticoagulation/Avoid stroke): Dự phòng đột quỵ.
- B (Better symptoms control): Kiểm soát triệu chứng.
- C (Cardiovascular risk factors and concomitant diseases: detection and management): Phát hiện và quản lý các yếu tố nguy cơ tim mạch và các bệnh đồng mắc.
Dự phòng đột quỵ1 2 3 6
Đột quỵ não ảnh hưởng nghiêm trọng đến chất lượng cuộc sống của các bệnh nhân. Chính vì vậy, việc phòng ngừa đột quỵ là mục tiêu nền tảng trong điều trị rung nhĩ.
Mặc dù có nhiều phương pháp để phòng ngừa đột quỵ, tuy nhiên việc sử dụng các thuốc chống đông luôn là phương pháp đầu tay trong điều trị rung nhĩ. Các thuốc chống đông có hiệu quả trong việc ngăn ngừa hình thành huyết khối, và làm giảm nguy cơ đột quỵ thiếu máu não.
Khi người bệnh rung nhĩ có nguy cơ cao đột quỵ (thang điểm CHA2DS2-VASc cao), bác sĩ sẽ chỉ định điều trị thuốc chống đông dài hạn. Có nhiều loại thuốc chống đông có thể chỉ định cho người bệnh rung nhĩ như:
- Thuốc kháng vitamin K: wafarin, acenocoumarol;
- Thuốc kháng đông đường uống thế hệ mới: rivaroxaban, dabigatran, apixaban, edoxaban.
Khi điều trị thuốc chống đông, ngoài việc các bác sĩ quan tâm đến hiệu quả dự phòng đột quỵ, cũng như cải thiện tiên lượng cho người bệnh; tác dụng phụ chảy máu do thuốc chống đông gây ra cũng là một yếu tố quan trọng mà cả người bác sĩ và người bệnh đều cần phải đặc biệt quan tâm.
Ở người bệnh rung nhĩ mà không có hẹp van hai lá trung bình đến nặng, không có van tim nhân tạo; thuốc kháng đông đường uống thế hệ mới sẽ được ưa tiên dùng cho người bệnh hơn là thuốc kháng vitamin K, vì những bằng chứng cho thấy hiệu quả và an toàn tốt hơn.
Ngoài ra, trong trường hợp người bệnh không thích hợp hoặc có chống chỉ định dùng thuốc chống đông, vẫn còn một phương pháp khác để dự phòng đột quỵ, đó là phẫu thuật/thủ thuật bít tiểu nhĩ trái. Vì 90% cục máu đông hình thành từ tiểu nhĩ trái, do đó các phương pháp bít tiểu nhĩ trái bằng dụng cụ, hay phẫu thuật cắt bỏ tiểu nhĩ trái có thể loại bỏ phần lớn nguy cơ này.7
Kiểm soát triệu chứng1 2 3 6
Để kiểm soát triệu chứng của người bệnh, có hai mục tiêu điều trị được đặt ra:
- Kiểm soát tần số tim: Khi tần số tim của người bệnh quá nhanh, bác sĩ sẽ kê các thuốc làm chậm tần số tim lại như: thuốc chẹn beta, chẹn kênh canxi, digoxin, amiodarone. Mục tiêu điều trị giảm tần số tim là
- Kiểm soát nhịp tim: là chiến lược nhằm cố gắng chuyển rung nhĩ trở về nhịp xoang bình thường cho người bệnh. Chiến lược này có thể thực hiện bằng các biện pháp: sốc điện chuyển nhịp, điều trị thuốc chống loạn nhịp, đốt điện. Chiến lược này được chỉ định ở người bệnh có triệu chứng nhằm cải thiện triệu chứng và chất lượng cuộc sống.
1. Sốc điện
Khi rung nhĩ với tình trạng rối loạn huyết đông, một cú sốc điện sẽ được thực hiện nhằm khôi phục nhịp tim bình thường.
2. Thuốc chống loạn nhịp
Khi người bệnh ổn định, chuyển nhịp rung nhĩ có thể được thực hiện bằng thuốc mà không cần phải trải qua sốc điện. Sau khi chuyển nhịp, các thuốc này có thể được duy trì dài hạn nhằm phòng tránh rung nhĩ tái phát.
3. Cắt đốt
Khi không thể kiểm soát nhịp bằng thuốc, cắt đốt bằng tần số vô tuyến là phương pháp được xem xét. Năng lượng tần số vô tuyến được tận dụng để tiêu diệt các mô tim bất thường, phát tín hiệu điện làm rối loạn nhịp tim. Phương pháp này giúp giảm trường hợp người bệnh phải phẫu thuật mở, không gây nhiều rủi ro và biến chứng.
4. Phẫu thuật
Bác sĩ sẽ tạo một vết cắt nhỏ trong tâm nhĩ để ngăn ngừa tạo xung điện bất thường, khi đó chứng rung nhĩ và rối loạn nhịp tim sẽ được kiểm soát. Tuy nhiên, đây là một phẫu thuật tim mở nên vẫn có nguy cơ rủi ro.
5. Đặt máy tạo nhịp tim
Một phương pháp khác giúp kiểm soát nhịp trong rung nhĩ đó là đặt máy tạo nhịp tim, điều trị bằng kỹ thuật này đặc biệt hiệu quả cho người bệnh có nhịp tim chậm.
Phát hiện và quản lý các yếu tố nguy cơ tim mạch và các bệnh đồng mắc3
Bên cạnh dự phòng đột quỵ, kiểm soát triệu chứng. Việc tầm soát và điều trị các bệnh đồng mắc, các yếu tố nguy cơ tim mạch có vai trò quan trọng trong cải thiện tiên lượng cho người bệnh rung nhĩ, góp phần tăng cường hiệu quả của hai mục tiêu còn lại.
Người bệnh cần thay đổi lối sống:
- Giảm cân ở người béo phì: béo phì làm tăng nguy cơ tiến triển của rung nhĩ.
- Hạn chế bia rượu, hạn chế cà phê (nếu tần số tim quá nhanh): bia rượu có liên quan đến tăng nguy cơ khởi phát rung nhĩ và chảy máu do thuốc chống đông. Ngược lại, cà phê liên quan đến giảm nguy cơ xuất hiện rung nhĩ, nhưng do cà phê làm tăng tần số tim nên cần hạn chế khi người bệnh có tần số tim quá nhanh.
- Hoạt động thể lực giúp cải thiện sức khoẻ tim mạch, giảm nguy cơ khởi phát rung nhĩ, cải thiện triệu chứng do rung nhĩ gây ra, giảm nguy cơ biến chứng của rung nhĩ, cũng như giảm nguy cơ rung nhĩ tái phát.
Ngoài ra, người bệnh cần được điều trị tích cực các bệnh đồng mắc như: tăng huyết áp, suy tim, bệnh mạch vành, đái tháo đường, ngưng thở khi ngủ nhằm giảm triệu chứng và giảm nguy cơ rung nhĩ tái phát.

Biến chứng của rung nhĩ là gì?
Rung nhĩ có thể dẫn đến các biến chứng sau:8
Đột quỵ
Khi tâm nhĩ bị rung, máu không thoát xuống tâm thất được nên bị ứ đọng lại nhĩ. Tình trạng này sẽ dễ dàng hình thành các cục máu đông. Một cục máu đông hình thành trong tâm nhĩ có thể bị tim bơm đi đến não. Và khi cục máu bị kẹt trong động mạch, nó có thể chặn lưu lượng máu thậm chí là tắc mạch máu và gây ra đột quỵ.
Bệnh cơ tim
Rung tâm nhĩ làm cho tâm thất đập nhanh hơn để đẩy máu ra khỏi tim. Đập quá nhanh trong một thời gian dài có thể khiến cơ tim bị dày lên, yếu và khó bơm đủ máu đến cơ thể. Nó được gọi là bệnh cơ tim.
Suy tim
Rung tâm nhĩ ngăn chặn tim đẩy máu ra. Sau một thời gian, nỗ lực bơm máu khiến tim bạn yếu đi, nó không thể truyền ra nhiều máu như cơ thể bạn cần. Đây được gọi là suy tim. Máu có thể bị ứ trong tĩnh mạch phổi của bạn và có thể khiến ứ máu và dịch. Điều đó gây ra các triệu chứng như mệt mỏi và khó thở.
Mệt mỏi
Cơ thể bạn cần một nguồn cung cấp máu giàu oxy ổn định để hoạt động tốt. Khi trái tim không thể bơm đủ, bạn sẽ cảm thấy mệt mỏi. Nếu máu bị ứ lại trong phổi do suy tim, điều này có thể làm bạn kiệt sức thậm chí gây tử vong nếu máu bị ứ lại phổi quá nhiều.
Suy giảm trí nhớ
Những người bị rung nhĩ có thể làm bài kiểm tra trí nhớ và học tập kém hơn những người không bị. Một lý do có thể cho sự liên kết này là rung tâm nhĩ làm tăng tăng một cơn đột quỵ, có thể ảnh hưởng não. Bệnh này cũng có thể ảnh hưởng đến trí nhớ bằng cách làm cho não không nhận đủ máu.
Tóm lại, rung nhĩ là một căn bệnh có thể thầm lặng không gây ra triệu chứng rầm rộ nhưng lại mang tiềm ẩn những nguy cơ biến chứng rất nguy hiểm, trong đó đột quỵ thiếu máu não là một trong những biến chứng rất thường gặp. Do đó, những người bệnh lớn tuổi, có mắc bệnh tim mạch sẵn có hoặc các bệnh mạn tính có liên quan đến rung nhĩ cần phải đi khám sức khoẻ định kỳ để tầm soát và phát hiện sớm. Nếu điều trị tích cực và sớm ngay từ ban đầu, nguy cơ biến chứng có thể giảm thiểu tối đa.